Microbiota intestinale e sistema immunitario
L'immunità intestinale svolge un ruolo centrale nel mantenimento della salute dei suini. Negli animali gnotobiotici, il sistema immunitario intestinale è sottosviluppato, con carenze nella produzione di muco, peptidi antimicrobici e componenti chiave come anticorpi e cellule T (Gewirtz et al., 2001). La presenza di microbiota associato alla mucosa intestinale è fondamentale per la modulazione e la maturazione immunitaria (Mulder et al., 2011; Arpaia et al., 2013; Belkaid & Hand, 2014), poiché la maggior parte dei geni che influenzano il microbioma sono correlati al sistema immunitario. Gli elementi immunitari dell'ospite selezionano attivamente i microrganismi presenti nel lume intestinale, formando un microbiota benefico (Honda & Littman, 2016).
Inoltre, i microrganismi commensali possono:

- metabolizzare le tossine alimentari
- sintetizzare le vitamine
- promuovere la maturazione delle cellule epiteliali intestinali
- e rafforzare la funzione di barriera, favorendo l'omeostasi immunitaria.
(Kabat; Srinivasan; Maloy, 2014; Yang et al., 2016; Li et al., 2018; De Vries; Smidt, 2020).
Meccanismi di tolleranza e risposta al microbioma intestinale
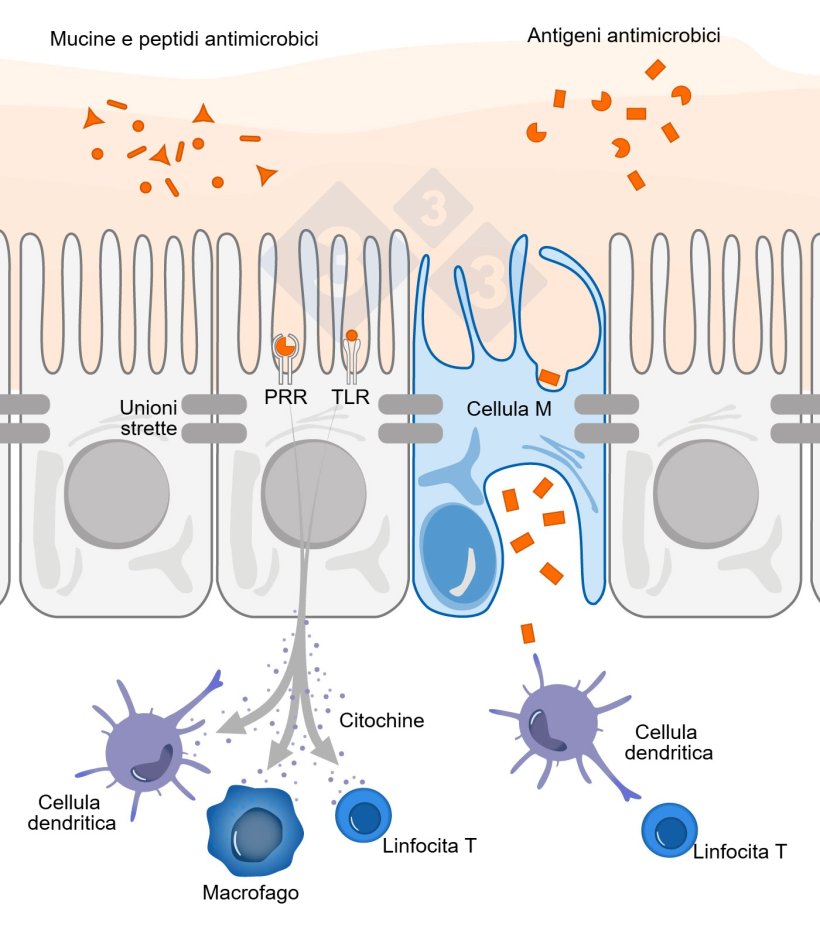
Il crescente riconoscimento del microbiota intestinale come fattore determinante per le prestazioni suine ha portato a progressi nello studio dei suoi meccanismi di interazione con l'immunità (Duarte; Kim, 2022). La modulazione del microbioma ha un impatto diretto sullo sviluppo dell'immunità e sulle funzioni intestinali (Chen et al., 2018; Li et al., 2018). La densità batterica aumenta lungo il tratto gastrointestinale e il sistema immunitario deve distinguere i microrganismi patogeni da quelli commensali e innocui (Stokes, 2017). Questa tolleranza selettiva è essenziale per evitare reazioni infiammatorie non necessarie e preservare l'integrità della mucosa (Brown; Sadarangani; Finlay, 2013; Mowat, 2018). Pertanto, il sistema immunitario intestinale impiega vari meccanismi nei confronti del microbioma per garantirne l'omeostasi (Figura 1):
Le giunzioni strette (tight junction) sono strutture fondamentali per limitare la permeabilità transepiteliale. I segnali derivati dai microrganismi rafforzano questa barriera, regolandone positivamente i componenti tra gli enterociti e modificando le proteine del citoscheletro (Bansal et al., 2010).
Anche i peptidi antimicrobici (AMP) interagiscono con il microbiota, contribuendo alla sua modulazione e promuovendo l'eliminazione dei batteri commensali in prossimità dell'epitelio (Macpherson & Uhr, 2004; Hooper, Littman e Macpherson, 2012).
L'espressione dei recettori di riconoscimento dei pattern (PRR) è essenziale per l'omeostasi intestinale. Essi rilevano i MAMP (pattern molecolari associati ai microbi) e regolano la produzione di mucina, AMP, IgA e citochine, nonché il mantenimento delle giunzioni strette e la proliferazione epiteliale. Questi recettori non sono esclusivi dei patogeni e sono ampiamente prodotti dal microbiota commensale durante la colonizzazione sana (Brown, Sadarangani e Finlay, 2013; Chu e Mazmanian, 2013).
I recettori Toll-like (TLR) riconoscono pattern molecolari conservati, condivisi da ampi gruppi di batteri e altri microrganismi intestinali (Shi et al., 2017). Diversi studi hanno suggerito che i TLR siano strategicamente espressi nella regione basolaterale delle cellule epiteliali intestinali per evitare l'esposizione diretta al microbiota presente nel lume. Tuttavia, studi recenti rivelano che sono espressi anche nella regione apicale, consentendo una risposta rapida delle cellule immunitarie innate anche in caso di fallimento del riconoscimento di questi microrganismi (Kayisoglu et al., 2020; Schären & Hapfelmeier, 2021).
I macrofagi intestinali svolgono un ruolo chiave nella tolleranza al microbiota commensale. Presentano un fenotipo iporeattivo ai ligandi dei TLR, con bassa espressione di molecole costimolatorie (CD40, CD80, CD86) e alta produzione di IL-10 (capacità antinfiammatoria), oltre a una ridotta sintesi di citochine pro-infiammatorie e ossido nitrico. Ciò promuove un equilibrio tra linfociti Th effettori e linfociti T regolatori, mantenendo l'omeostasi (Lopes; Mosser; Gonçalves, 2020).
Nonostante le barriere innate tra il microbiota e l'epitelio, le cellule dendritiche partecipano attivamente alla regolazione immunitaria. Proiettano dendriti attraverso la barriera intestinale per catturare i microrganismi nel lume (Brown; Sadarangani; Finlay, 2013; Shi et al., 2017), promuovendo la produzione di IgA secretorie e modulando la risposta immunitaria (Gonçalves et al., 2016; Zheng; Liwinski; Elina, 2020).
I microrganismi commensali attraversano occasionalmente lo strato mucoso dell'intestino tenue (Ermund et al., 2013). In questi casi, le cellule dendritiche li presentano ai linfociti B e T, inducendo la produzione di IgA (Chen et al., 2021). Questi linfociti sono anche soggetti a meccanismi di tolleranza, poiché esprimono recettori specifici per antigeni microbici (Bailey et al., 2005). Infine, la relazione tra IgA e microbiota è mutualistica: un repertorio di IgA diversificato e ben regolato contribuisce al mantenimento di un microbioma equilibrato (Gutzeit, Magri e Cerutti, 2014; Kawamoto et al., 2014).
Conclusione
L'immunità intestinale è un sistema complesso composto da barriere fisiche, cellule immunitarie, recettori e microbiota. Quando è in equilibrio, protegge dai patogeni e contribuisce alle prestazioni produttive dei suini. Tuttavia, fattori come lo stress, lo svezzamento precoce o le infezioni possono compromettere questa difesa, causando infiammazione e perdite di produzione. Comprendere la complessità dell'immunità intestinale e sviluppare strategie per preservarla è essenziale per una produzione suinicola efficiente, redditizia e sostenibile.



